
骨粗鬆症

骨粗鬆症
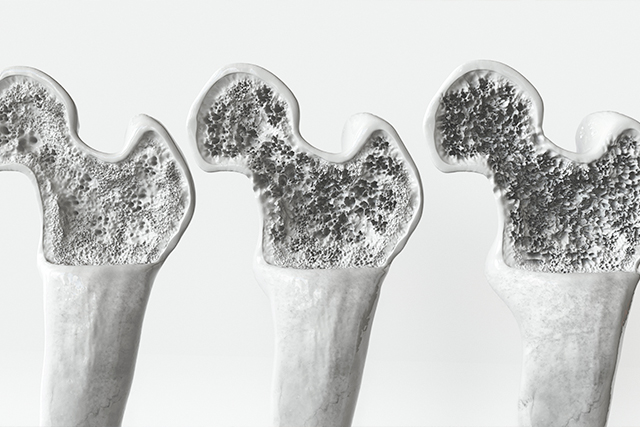
老化などが原因となって骨の量が減少し、鬆(す)が入ったように骨がスカスカになり、もろくなって骨折リスクが高くなってしまう疾患です。骨に含まれるカルシウムやマグネシウムなどのミネラル量(骨密度)は、20~30歳頃の若年期をピークに、歳を重ねるとともに減少していきます。
この骨密度が減少することによって骨粗鬆症といわれる状態になり、背骨が身体の重みでつぶれたり、背中が曲がったり、変形による圧迫骨折をきたしたり、ちょっとした転倒で骨折するといった事態を引き起こしがちになります。骨密度は50歳ごろから低下し始めます。高齢者の骨折は寝たきりの原因となるため、骨折予防が非常に重要です。
当院では骨密度測定器による腰椎、大腿骨骨密度の測定が可能です。定期的に骨密度を測定することで治療効果の判定にもなります。また骨代謝マーカーの測定も行い、一人ひとりに最適な骨粗鬆症治療を行います。
骨粗鬆症は、高齢の女性を中心に、年々増加の一途をたどっています。
骨粗鬆症は、女性ホルモン(エストロゲン)の分泌が低下する更年期以降に特に多くみられます。エストロゲンには、骨の新陳代謝に際して骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑制する働きがあります。
閉経して、このエストロゲンの分泌量が減少してきますと、骨吸収のスピードが速まるため、骨形成が追いつかず、骨がもろくなってしまうのです。そのため、閉経を迎える50歳前後から骨量は急激に減少し始めます。50歳になる前に一度は骨粗鬆症の精密検査を受けるようおすすめいたします。
一方では、偏食や極端なダイエット、喫煙や過度の飲酒なども骨粗鬆症の原因と考えられており、最近は高齢の女性だけでなく、若い女性の骨粗鬆症も問題視されています。

骨粗鬆症の診断には、骨密度の測定、MRI検査、X線検査、身長測定、血液・尿検査などが行われます。
骨の中にカルシウムなどのミネラルがどの程度あるかを測定します。ミネラルが不足してくると骨が脆くなり、骨折しやすくなります。
当院では、日本骨粗鬆学会のガイドラインにおいても推奨されるDXA法にて骨密度を測定しております。
骨粗鬆症により骨折しやすい部位である腰椎・大腿骨頸部を測定することで直接的に骨の状態を評価することができます。
X線検査では判別が難しい場合やより詳細な情報が必要な際に行われる検査で、背骨の骨折などを含む組織の詳細な状態を非常に高い解像度で観察します。MRIはX線を使用しないため、放射線被曝の心配はなく、軟部組織や神経組織の詳細な画像を提供します。
骨代謝マーカーと呼ばれる検査により、骨の新陳代謝の速さを評価します。これは主に血液検査や尿検査を通じて行われ、骨粗鬆症における骨折の危険性を示す指標となります。高い骨代謝マーカーは、骨吸収が盛んであることを示し、これに基づいて骨折リスクや骨粗鬆症の進行度を予測するのに役立ちます。
治療においては、骨吸収マーカーの変化をモニタリングし、治療の有効性を確認するのにも活用されます。

骨粗鬆症は閉経後、ホルモンの分泌バランスが変化する更年期以降の女性に多く、60代女性の3人に1人、70代女性の2人に1人が患者になっている可能性があるとされています。また2/3の患者が無症状で、骨折して初めて気づくケースも少なくありません。
大腿骨や股関節の骨折は高齢者の寝たきりにつながり、生活の質(QOL)を著しく低くしてしまいます。予防の意味も含めて、自覚症状のない時期から検査を受けることをお勧めします。
骨粗鬆症の原因のうち、年齢や性別、遺伝的な体質などは変えることができません。
しかし、変えることのできる要素、つまり食生活や運動などの生活習慣を見直すことにより予防と改善が可能です。
食事は健全な体をつくる基本です。
カルシウム、ビタミンD、ビタミンKなど、骨の形成に役立つ栄養素を積極的に摂りましょう。カルシウムとビタミンDを同時に摂ることで、腸管でのカルシウム吸収率がよくなります。
タバコやアルコール類も摂取しすぎに注意しましょう。
骨は負荷がかかるほど骨を作る細胞が活発になり、強くなる性質があります。散歩を日課にしたり、階段の上り下りを取り入れる等日常生活の中で出来る範囲で運動をしましょう。
ウォーキング・ジョギング・柔軟体操等、家事で体を動かすなどできる範囲で運動量を増やす等工夫しましょう。
無理なくご自身の身体にあわせて続けることが大切です。
TOP